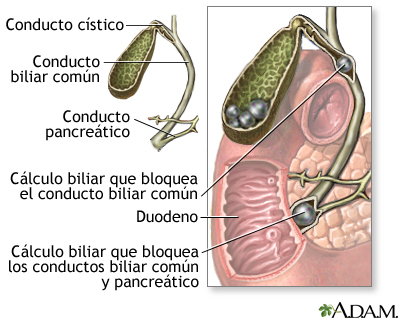
La pancreatitis es la inflamación del páncreas que ocurre cuando las enzimas digestivas se activan dentro de este órgano, en vez de hacerlo al llegar al duodeno y, en consecuencia, se produce la autodigestión de éste conllevando una respuesta inflamatoria. Esta respuesta propicia la formación de un edema. Este proceso puede tener graves consecuencias como hipovolemia, aparición de focos de necrosis o una alteración hemodinámica que puede llegar al shock y posteriormente la muerte.
La inflamación del páncreas puede presentarse de una forma repentina y poco duradera (unos días) y después volver a la normalidad anatómica y funcional del órgano, es decir, pancreatitis aguda, o alargarse durante mucho tiempo, pancreatitis crónica. Esta última cursa con periodos de latencia alternados con épocas de molestias continuas, pudiendo aparecer crisis similares a una pancreatitis aguda.
Las causas de la pancreatitis son:
- Presencia de cálculos biliares: principal causa, más en mujeres.
- Alcoholismo: más frecuente en hombres.
- Idiopáticas: 8-20%, podrían deberse a la presencia de arenillas.
Estudios recientes constatan que la pancreatitis supone la quinta causa de muerte por enfermedades no malignas en norteamérica. Además, se estima que en España la incidencia es de 35-40 casos por cada 100.000 habitantes.
Para más información: